Servizi
Servizi
Patologie orali
La patologia orale (o anche stomatologia) è quella branca della medicina che studia gli aspetti clinici, anatomo-patologici e terapeutici delle malattie che interessano la mucosa e le parti molli della cavità orale, nonché i tessuti delle regioni periorali. Il pronto riconoscimento è la premessa per una corretta diagnosi che a sua volta diviene imprescindibile per un trattamento adeguato, precoce ed efficace nel migliorare le condizioni cliniche del paziente.
Pseudolesioni della mucosa orale
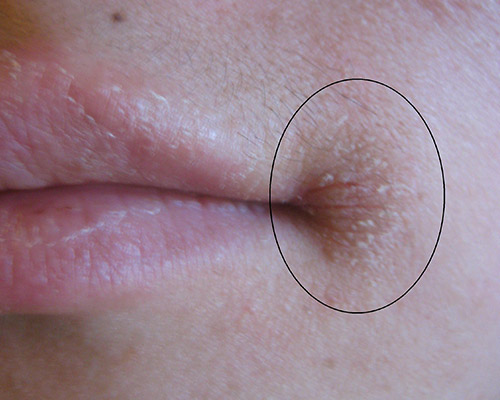
- Granuli di Fordyce: piccoli granuli giallastri sulla mucosa orale. In casi particolari di granuli di Fordyce particolarmente evidenti sul bordo vermiglio labiale può essere indicato un trattamento di fotoablazione laser o un prelievo bioptico nel caso in cui il paziente sia cancerofobico
- Leucoedema: aspetto bianco opalescente della mucosa vestibolare (sempre bilaterale) molto comune nelle popolazioni di colore. Non è considerato una vera e propria lesione, bensì una variante dell’anatomia normale della mucosa orale.
- Nevo bianco spugnoso: Rara genodermatosi che compare in genere fin dalla nascita. Si presenta come una placca bianca di aspetto vellutato o villoso sulla mucosa vestibolare di entrambi i lati. La lesione si estende spesso alla lingua, al pavimento e alla mucosa oro-faringea. Potrebbe necessitare di rimozione chirurgica in caso di discomfort orale.
- Lingua fissurata (lingua scrotale): il dorso e i margini linguali presentano delle fissurazioni di profondità e dimensioni variabili. Alcuni pazienti presentano una sola profonda fissurazione centrale, altri mostrano numerose fissurazioni disposte a raggiera configurando quadri cerebriformi o di tipo scrotale o a gheriglio di noce. È in genere asintomatica sebbene in alcuni pazienti possa causare bruciore
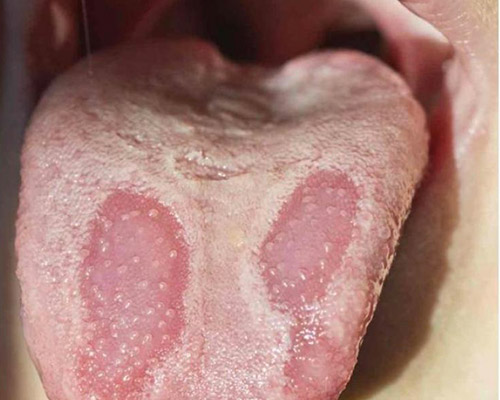
- Lingua a carta geografica (glossite migrante, eritema migrante): È un’affezione benigna che in genere si osserva sulla lingua e raramente sulla mucosa vestibolare. Risulta inficiato il meccanismo che regola la sincronizzazione della fisiologica desquamazione cellulare con persistenza di aree ipermature (bianche) associate ad aree ipomature (rosse). In alcuni individui è possibile che vi sia una ipersensibilità verso cibi o altre sostanze ambientali. In alcuni soggetti la lingua a carta geografica può essere causa di imbarazzo o non accettazione. Importante è rassicurare il paziente circa l’assoluta benignità della lesione.
- Lingua bianca villosa e lingua nigra villosa: caratterizzata da una marcata ipertrofia delle papille filiformi verosimilmente legata a un’eccessiva produzione di cheratina.Il colore delle papille è in genere bianco, ma spesso presenta una colorazione giallo-nerastra più o meno intensa. Il colore nerastro è dovuto alla produzione di pigmenti batterici o, nei fumatori, al deposito di derivati nicotinici (lingua nigra villosa). È utile consigliare la sospensione del fumo, un’accurata igiene orale e lo spazzolamento del dorso linguale per facilitare l’eliminazione dei detriti e l’eccesso di materiale corneificato.
- Iperplasia delle fimbrie linguali: Le fimbrie linguali sono delle strutture anatomiche normali che appaiono come delle piccole estroflessioni filiformi sul ventre linguale ai lati del frenulo.
- Ghirlande di McCall: Inspessimenti fibrosi della gengiva marginale vestibolare. Le possibili cause sono da ricercare in una tecnica di spazzolamento scorretta o nel sovraccarico occlusale
- Fessure di Stillman: Sono delle minute fessurazioni a forme di “V” che si estendono dal margine della gengiva fino alla corona del dente interessato. Il ripristino di una corretta tecnica di spazzolamento, la correzione del difetto ortodontico o il molaggio dell’anomalia anatomica garantisce la restitutio ad integrum
- Perle di Epstein o cisti gengivali del neonato: Sono dei noduli di colorito variante dal bianco al giallastro comuni in circa l’80% dei neonati. Appaiono sulle gengive o sul pavimento orale, e possono essere confuse con un dente in eruzione. Scompaiono spontaneamente dopo 1 o 2 settimane dalla nascita.
- Iperplasia mammellonata del dotto dello Stenone: Lo sbocco del dotto di Stenone nel cavo orale è allocato sulla mucosa geniena, prospiciente la superficie vestibolare del primo o secondo molare superiore. Un’iperplasia dell’ultima porzione del dotto dello Stenone, per cause traumatiche o per una scialodochite, può causare un aumento di volume del dotto stesso.
- Tiroide linguale: aspetto di una tumefazione. Tale anomalia embriogenetica è dovuta a un difetto che si verifica durante la migrazione della ghiandola dalla cavità faringea primitiva fino alla sua normale posizione anatomica al davanti della laringe. Se asintomatica, la tiroide linguale non necessita di alcun trattamento; quando necessaria, la terapia si basa sulla somministrazione di ormoni tiroidei a scopo soppressivo. L’ablazione chirurgica o con iodio radioattivo è riservata ai casi non responsivi alla terapia medica.
Lesioni pigmentate della mucosa orale
- Macula melanotica: Consiste in un’area pigmentata della mucosa orale causata da un deposito localizzato di melanina senza aumento del numero dei melanociti.Il colore della macula può variare dal marrone al nero e il suo diametro, in genere, non supera i 7-8 mm. Le lesioni sono solitarie o multiple con margini ben demarcati. La biopsia della macula melaninica è in genere necessaria per confermare la diagnosi clinica.
- Nevo: I nevi sono proliferazioni benigne di cellule neviche situate nell’epitelio e nello stroma della mucosa orale. Gli adulti bianchi hanno 10-40 nevi cutanei in media, ma le lesioni intraorali sono piuttosto rare. La classificazione istologica dei nevi prevede 3 categorie: il nevo giunzionale è caratterizzato da cellule neviche limitate allo strato cellulare basale dell’epitelio; nel nevo composto, le cellule sono localizzate nell’epitelio e nel chorion; nel caso del nevo intradermico (o meglio intramucoso), i nidi di cellule neviche sono immerse nella sottomucosa. I nevi possono essere anche classificati come congeniti o acquisiti.
- Melanoma orale: La prima descrizione di un melanoma della mucosa orale risale a Weber nel 1859. L’età di maggior incidenza è tra i 40 e i 60 anni (45%). Il 75% dei casi colpisce il palato duro, seguono la gengiva mascellare, la lingua e il pavimento orale.
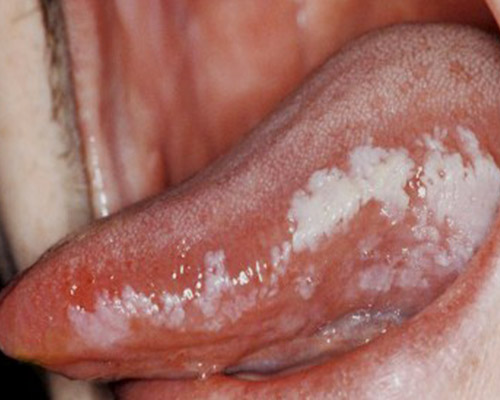
- Candidosi orale: La Candida è un organismo dimorfico che esiste sia in forma blastosporica che in forma pseudoifale o miceliale. È difficile trovare il preciso fattore che predispone alla malattia, nonostante si conducano indagini accurate. La classificazione più frequentemente adottata suddivide le candidosi in: acute (manifestazioni orali di candidosi muco cutanee, pseudomembranosa, eritematosa); croniche (eritematose, iperplastiche, a placche, nodulare; pseudomembranosa, raramente); lesioni associate alla Candida (stomatite protesica, cheilite angolare, glossite romboide mediana).
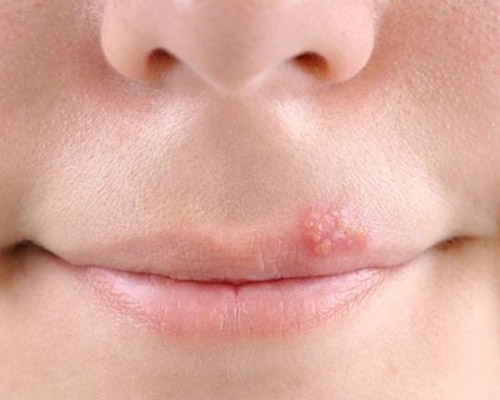
- Infezioni da Herpes Simplex Virus (HSV):Si manifestano frequentemente, con eruzioni vescicolari a carico di cute e mucose, secondo due modalità: la malattia sistemica o primaria e la forma localizzata o secondaria. Entrambe sono autolimitantesi, ma le forme secondarie vanno frequentemente incontro a recidive a causa del neurotropismo del virus. Il contagio si ha tramite contatto fisico con soggetti affetti ma anche con la saliva e il contatto indiretto. Al termine di un periodo di incubazione di massimo 2 settimane o si ha un decorso subclinico (nella maggior parte dei casi) o compare un rash vescicolo-bolloso su tessuti orali e periorali (gengivostomatite erpetica primaria). In seguito alla risoluzione di questa fase (2-3 settimane), il virus migra in senso centrifugo lungo le guaine nervose del trigemino, fino al ganglio di Gasser, dove rimane quiescente. La riattivazione, ove si verifichi, può conseguire stati debilitanti come trapianti, esposizione a radiazioni, traumi, stress, immunodepressione in generale. Quando viene riattivato, il virus scende lungo il nervo trigemino, fino alla superficie epiteliale originariamente infettata, causando manifestazioni più localizzate, probabilmente grazie al sistema immunitario umorale e cellulo-mediato, precedentemente sensibilizzati dall’antigene HSV.
malattie autoimmuni
- Aftosi orale Le afte sono lesioni ulcerative orali non sanguinanti piuttosto comuni che colpiscono circa il 10% della popolazione. Le ulcere aftose sono di solito classificate clinicamente in tre diverse tipologie: major, minor ed erpetiformi. Le afte minor sono generalmente situate sulla mucosa labiale o buccale, sul palato molle, sul pavimento della bocca, sulla superficie ventrale e sul bordo della lingua. Possono essere uniche o multiple, superficiali con un diametro inferiore a 1 cm. Le afte erpetiformi sono rare e il loro aspetto clinico è simile a quello delle vescicole erpetiche. Le afte major sono simili alle afte minor ma di maggiori dimensioni (possono raggiungere diametri superiori a 1 cm) e causano ulcerazioni più profonde. Una terapia definitiva della stomatite aftosa non è a tutt’oggi disponibile. Il trattamento consiste nel governare i sintomi e nel diminuire le fasi di riaccensione della malattia.
- Eritema multiforme e sindrome di Stevens-Johnson: L’eritema multiforme è una patologia infiammatoria acuta a patogenesi immunitaria, che può interessare cute e/o mucose. La definizione multiforme è nata proprio per sottolineare la molteplicità di manifestazioni cliniche che la patologia può avere. L’eritema multiforme può manifestarsi con una lesione cutanea classica, con o senza interessamento sistemico. Nella sindrome di Stevens-Johnson, il coinvolgimento sistemico è severo e le lesioni sono estese anche alle mucose. Forme miti di eritema multiforme si risolvono senza difficoltà in 2-6 settimane, ma si possono avere recidive (37%). Forme più severe possono essere difficili da trattare. La sindrome di Stevens-Johnson e la necrolisi epidermica tossica sono associate a un alto indice di mortalità. Sono inoltre possibili: lesioni cutanee permanenti, raramente polmoniti, miocarditi, nefriti, epatiti, celluliti, setticemia e shock ipovolemico
- Pemfigo: Il pemfigo (dal greco πεμφιξ, pustola) è in realtà un gruppo di patologie a impronta autoimmune che coinvolge cute e/o mucose. I pazienti affetti sono adulti/anziani, sebbene siano state descritte forme neonatali causate dal passaggio transplacentare di IgG pemfigose materne. La malattia è causata da cloni autoanticorpali (per lo più IgG) che individuano come target la desmogleina 1 e/o la desmogleina 3, normali costituenti della placca desmosomiale.
- Lichen plan orale: Il lichen planus è una patologia infiammatoria cronica a patogenesi immuno-mediata che interessa cute e mucose e ha come lesione fondamentale la papula. Questa patologia coinvolge prevalentemente la mucosa del cavo orale (LPO), ma può colpire anche altri siti come la cute, le mucose genitali, il cuoio capelluto e le unghie. Andreasen ha classificato le varie forme cliniche di LPO in sei tipologie che, a loro volta, possono essere raggruppate in due gruppi principali: forme bianche ipercheratosiche che partendo dalle papule possono dar luogo a forme figurate (lineare, striato, reticolare, anulare, a placca); forme rosse o atrofico-erosive al cui gruppo appartiene il LP atrofico, quello erosivo e il LP bolloso. Le forme ipercheratosiche sono quelle più comuni e anche più facilmente diagnosticabili e trattabili, mentre le forme rosse sono molto dolorose e hanno una prognosi peggiore.
- Burning Mouth Syndrome: sindrome della bocca che brucia, può essere considerata una manifestazione di algia oro-facciale atipica per la sua espressione e presentazione. Sotto il profilo clinico, la BMS è un complesso disturbo cronico caratterizzato da sintomi di bruciore, dolore o prurito alla mucosa orale, senza alterazioni osservabili clinicamente, senza alterazioni degli esami di laboratorio e senza modifiche del flusso salivare. L’insorgenza della sindrome è solitamente spontanea, ma a volte può osservarsi un evento scatenante come un trauma o un life event o da un trattamento odontoiatrico. la sindrome ha un decorso cronico, pertanto la sintomatologia può essere continua o intermittente e permanere per un periodo di tempo molto variabile, che può andare da pochi mesi a molti anni.
Lesioni potenzialmente maligne
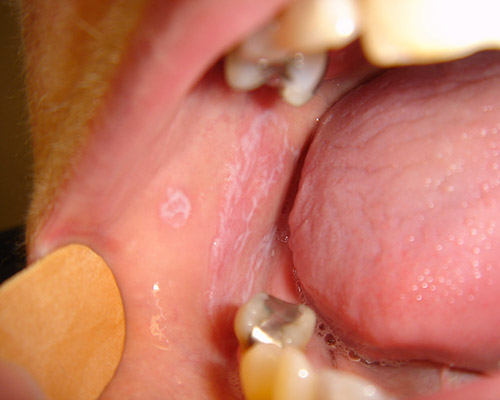
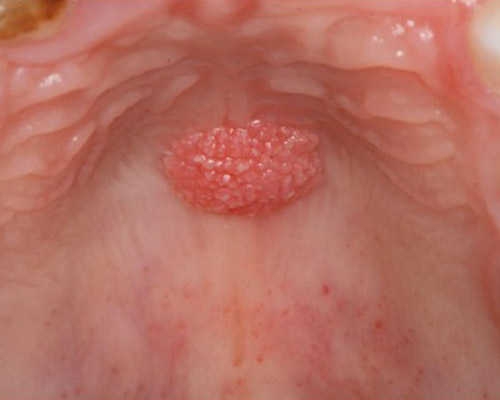
- Leucoplachia: è una placca bianca non caratterizzabile in un’altra condizione né da un punto di vista clinico né da un punto di vista istopatologico85. La diagnosi definitiva quindi si basa sull’esclusione di altre lesioni della mucosa orale che hanno un aspetto similare. È una delle lesioni bianche più frequenti della mucosa orale e si osserva in circa il 3% degli individui adulti con una netta preferenza per il sesso maschile. Il fumo, la masticazione del tabacco e l’abuso di sostanze alcoliche sono le cause più frequenti della leucoplachia. Vi è comunque un certo numero di casi di leucoplachia in cui non è possibile identificare alcuna causa.Le sedi più comuni sono la mucosa vestibolare, il pavimento orale, la zona retrocommissurale, i margini laterali della lingua e il ventre linguale. Le lesioni presenti sui margini linguali, sul pavimento orale e sul labbro inferiore sono tra quelle a maggior rischio di trasformazione maligna. Le sedi più comuni sono rappresentate dalla mucosa vestibolare e gengivale, dal dorso linguale e dal palato. Gli aspetti istopatologici variano dalla semplice iper, orto o paracheratosi, al carcinoma verrucoso o a focolai di carcinoma invasivo.
- Eritroplachia: l’eritroplachia consiste in un’area rossa della mucosa orale che non è inquadrabile in un’altra condizione né da un punto di vista clinico né da un punto di vista istopatologico. La lesione non può essere attribuita a cause traumatiche, infiammatorie o vascolari e dunque la diagnosi si effettua per esclusione.L’eritroplachia è di raro riscontro clinico e gli studi a riguardo indicano una prevalenza tra lo 0,02% e lo 0,83% anche se percentuali maggiori si riscontrano in India e sud-est asiatico. La maggior parte delle lesioni si osserva in pazienti anziani forti fumatori, masticatori di tabacco e bevitori e si presenta come aree rosse dai contorni indistinti e dalla superficie vellutata. Il colorito rosso si spiega con l’assottigliamento degli strati epiteliali e la scomparsa della cheratina e ciò rende meglio visibili i vasi della sottostante lamina propria.Secondo Shear95 l’eritroplachia può essere classificata in 3 tipi: eritroplachia omogena, eritroplachia frammista a macchie bianche, eritroplachia granulare.La lesione eritroplasica risulta soffice alla palpazione e diventa di consistenza dura solo se si sviluppa un carcinoma invasivo. Le dimensioni in genere non sono superiori a 1,5 cm e i margini possono essere nettamente distinti dalla circostante mucosa sana o sfumare gradualmente in essa.Poco si conosce riguardo la storia naturale dell’eritroplachia, in particolare se essa insorge de novo o dall’evoluzione di una lesione bianca. Inoltre, il possibile ruolo della Candida albicans e dell’HPV deve ancora essere indagato adeguatamente. Nell’80-90% dei casi si osserva istologicamente un’alterazione displastica o un carcinoma in situ o invasivo.
- Il carcinoma squamoso del cavo orale: Il carcinoma squamoso orale (OSCC “Oral Squamous Cell Carcinoma”) è il tumore maligno più frequente di quest’area anatomica rappresentandone il 90% dei casi; conta circa 275.000 nuovi casi l’anno su tutta la popolazione mondiale rientrando nei primi 10-15 tumori maligni più frequenti nell’uomo. Il rischio relativo negli individui forti fumatori e bevitori, rispetto a soggetti che non fumano o che bevono modiche quantità di alcool, varia da 70 a 100 volte. Inoltre, esiste un effetto sinergico tra fumo e consumo di alcolici: quando sono presenti entrambi, non sommano semplicemente i loro effetti dannosi ma li moltiplicano esponenzialmente.È stato segnalato un ruolo eziologico dell’HPV 16/18 nella genesi dei carcinomi oro-faringei e soprattutto tonsillari. Lo sviluppo del carcinoma orale è spesso preceduto dall’insorgenza di disordini potenzialmente maligni identificabili come placche bianche o aree rosse conosciute come leucoplachia ed eritroplachia le quali possiedono, rispetto alla mucosa normale, una maggiore potenzialità di trasformazione neoplastica maligna. Una pigmentazione preesistente, asintomatica, si osserva in circa un terzo dei casi, potendo precedere la neoplasia franca nodulare da 4 a 20 anni25. Certamente l’esame bioptico va praticato sulle lesioni di recente insorgenza o che mostrino delle modificazioni morfologiche. Il melanoma è in genere asintomatico e piccoli episodi emorragici rappresentano la sintomatologia premonitrice.
Malattie reattivo-traumatiche
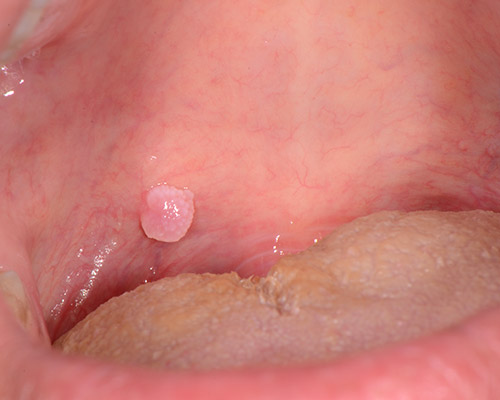
- Fibroma: È una delle lesioni più comuni della mucosa orale e consiste in un’iperplasia reattiva del tessuto connettivo causata da un’irritazione traumatica cronica. Clinicamente si presenta come una neoformazione rilevata di dimensioni variabili, di superficie liscia e colorito roseo o bianco. La superficie biancastra è il risultato di un’ipercheratosi dovuta al traumatismo. Le lesioni possono essere sessili o peduncolate. La sede più comune è la mucosa vestibolare (lungo la linea occlusale) seguita da lingua, gengiva e palato. Nella maggioranza dei casi la lesione è asintomatica. Le dimensioni delle lesioni possono variare da pochi millimetri fino a diversi centimetri di diametro. La terapia consiste nell’escissione chirurgica. Se persiste l’irritazione cronica si osserva una recidiva.
- Iperplasia papillare del palato: Questa lesione si sviluppa a livello della volta del palato in pazienti portatori di protesi totale eccessivamente mobile. Il traumatismo causa una reazione iperplastica dell’epitelio con formazione di piccole escrescenze epiteliali. Fattori predisponenti aggiuntivi sono la scarsa igiene e il fatto che il paziente porti la protesi anche di notte. Circa il 20% dei pazienti portatori di protesi sviluppa questa particolare condizione, che comunque si osserva talvolta anche in soggetti non portatori di protesi, soprattutto in quelli con volta palatina molto alta.
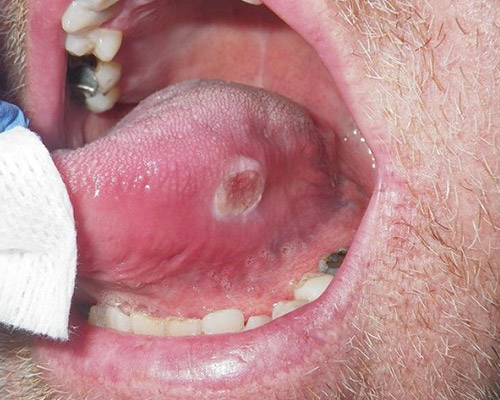
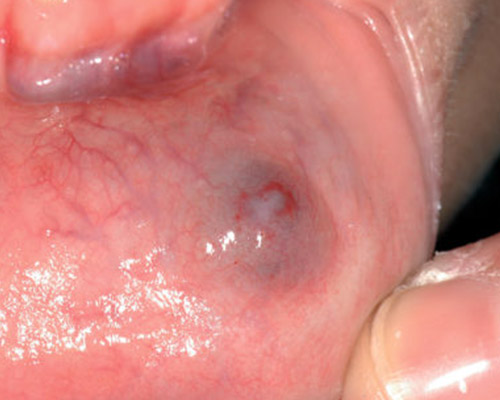
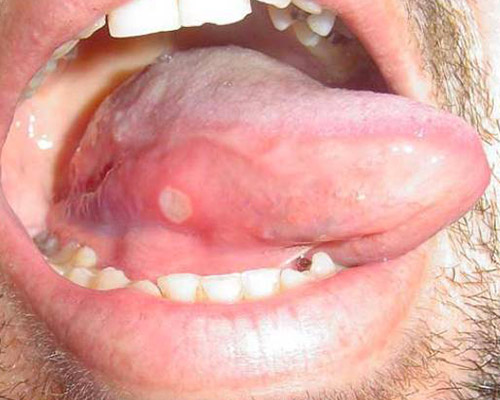
- Cisti da stravaso mucoso (mucocele): Questa lesione è molto comune nei bambini e nei giovani adulti dai 10 ai 30 anni, ma si può comunque osservare in tutte le età. L’eziopatogenesi è relativa a una rottura traumatica del dotto escretore di una ghiandola salivare accessoria con conseguente stravaso del muco nella sottomucosa. La presenza del muco nel tessuto connettivo induce una reazione da corpo estraneo con il richiamo di neutrofili e macrofagi. La sede più frequente è il labbro inferiore (60-70% di casi), ma le lesioni si possono osservare anche sulla mucosa vestibolare, sul ventre linguale, sul pavimento e sul trigono retromolare. La lesione consiste in una tumefazione a forma di cupola di consistenza teso-elastica che appare improvvisamente e tende a crescere rapidamente
- Ulcere traumatiche: Le ulcere traumatiche della mucosa orale sono molto frequenti e possono essere causate da particelle di cibo taglienti, dal trauma della masticazione e dallo spazzolamento dei denti. Di comune osservazione sono le ulcere orali (specie sulla lingua) dovute a denti con corone danneggiate o fratturate. Le sedi più frequenti sono la lingua, le labbra e la mucosa vestibolare. L’aspetto clinico è di ulcere con bordi piani o rilevati con una superficie granulare giallastra ricoperta da pseudomembrane. Tutte le ulcere traumatiche, quando vengono identificate ed eliminate le cause, guariscono rapidamente nel giro di 7-10 giorni. Le ulcere che persistono al di là di questo periodo devono essere guardate con sospetto e, obbligatoriamente, devono essere sottoposte a biopsia
Contatti
- DOVE
V.le San Luigi Versiglia 27 62012
Civitanova Marche (MC) - QUANDO
Dal Lunedì al Venerdì: 9.00-18.00
Sabato: 9.00-13.00 - TELEFONO
0733.777575